Zdjęcie: Pexels/Daniel Reche
W ostatnich latach, w krajach zachodnich systematycznie zwiększa się ryzyko chorób sercowo naczyniowych u ciężarnych. Jedną z najczęstszych przyczyn jest wzrost liczby dorosłych z wrodzonymi wadami serca. Wrodzone wady serca są jedną z najczęstszych anomalii rozwojowych i w skali światowej dotyczą około 1% żywo urodzonych noworodków. Dzięki rozwojowi kardiochirurgii i kardiologii dziecięcej zwiększa się liczba dorosłych chorych po korekcjach złożonych wrodzonych wad serca. Przyjmuje się, że obecnie około 85 % noworodków z wadami serca osiągnie wiek dojrzały.
Według dużych międzynarodowych rejestrów wrodzone wady serca występują u ⅔ kobiet ciężarnych z chorobami układu sercowo-naczyniowego. Większość kobiet z wrodzoną wadą serca dobrze toleruje ciążę. Ryzyko powikłań związanych z ciążą zależy od choroby serca i dodatkowych czynników, takich jak czynność komór, klasa czynnościowa NYHA, występowanie sinicy czy zaburzeń rytmu.
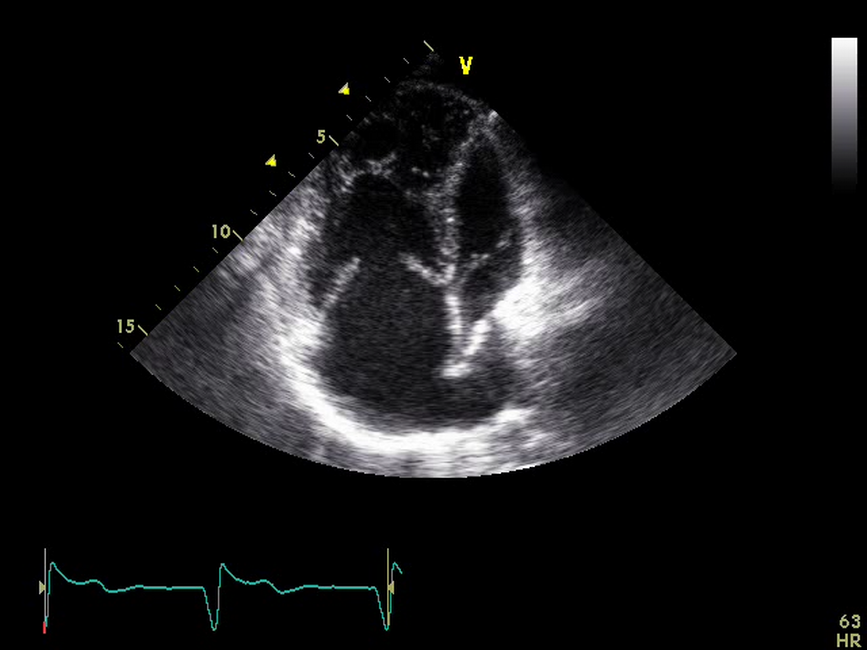
Ocena echokardiograficzna chorej z przełożeniem wielkich naczyń, po operacji metodą Senninga
Zdjęcie: Krakowski Szpital Specjalistyczny im. Jana Pawła II
W 2018 roku Europejskie Towarzystwo Kardiologiczne uaktualniło wytyczne dotyczące postępowania z ciężarnymi z chorobami układu krążenia. Podobnie jak w poprzedniej wersji, zalecenia opierają się przede wszystkim na opinii ekspertów, dlatego mają siłę dowodów klasy C. Źródłem tych opinii może być doświadczenie kliniczne zdobywane w codziennej pracy z chorymi. Istotną rolę w powstawaniu aktualnych wytycznych odegrały wyniki analiz uzyskane z Europejskiego Rejestru Ciężarnych z Chorobami Układu Krążenia. W omawianych wytycznych podkreśla się, że podstawą postępowania musi być właściwa ocena ryzyka związanego z ciążą zarówno dla matki jak i dla dziecka. W celu ograniczenia liczby ciąż nieplanowanych, zwłaszcza tych dużego i ekstremalnie wysokiego ryzyka, kwestię ciąży i antykoncepcji powinno się omówić z kobietą najpóźniej po rozpoczęciu przez nią aktywności seksualnej.
U wszystkich kobiet z rozpoznaną lub podejrzewaną wrodzoną wadą serca albo chorobą aorty zaleca się ocenę ryzyka powikłań i udzielenie porady przed zajściem w ciążę. W ocenie ryzyka należy uwzględnić: wynik badania podmiotowego (w tym klasę czynnościową), wysycenie hemoglobiny krwi tętniczej tlenem (SaO2), stężenia peptydów natriuretycznych w surowicy, echokardiograficzną ocenę czynności komór i zastawek, ciśnienia w tętnicy płucnej i wymiarów aorty, wydolność wysiłkową oraz występowanie zaburzeń rytmu. Ryzyko związane z poszczególnymi chorobami serca, zarówno przed zajściem w ciążę, jak i po poczęciu dziecka w czasie kontrolnych wizyt należy przeprowadzić, używając zmodyfikowanej klasyfikacji WHO (mWHO).
Autor:
Dr hab. n. med. Lidia Tomkiewicz-Pająk, prof. UJ
Piśmiennictwo:
Lipczyńska M, Szymański P, Trojnarska O, Tomkiewicz-Pająk L, Pietrzak B, Klisiewicz A, Kumor M, Podolec P, Hoffman P. Pregnancy in women with complete transposition of the great arteries following the atrial switch procedure. A study from three of the largest Adult Congenital Heart Disease centers in Poland. J Matern Fetal Neonatal Med. 2017 Mar;30(5):563-567.